Naviguer dans la menstruation : Soutien aux soignants de personnes handicapées

➡️ Téléchargez ce guide au format PDF
Préface
Cette ressource n’est pas destinée à remplacer les conseils médicaux d’un prestataire de soins agréé. Chaque enfant a des besoins uniques et les personnes les mieux équipées pour répondre à ces besoins sont vous et le(s) prestataire(s) de soins de l’enfant. Cette ressource comprend un large éventail d’informations et est destinée à être consultée au fur et à mesure des besoins.
Les cycles menstruels constituent une étape importante dans le développement de l’enfant et une partie typique de la vie pour celles qui sont assignées au sexe féminin à la naissance. Les attitudes à l’égard de la menstruation varient considérablement selon les cultures, les sexes et les communautés, et les expériences liées à la menstruation sont différentes pour chaque personne. Les changements d’humeur, les problèmes de comportement et les incertitudes quant à la manière de parler des règles ne sont que quelques-unes des nombreuses difficultés que rencontrent les enfants et les personnes qui s’occupent d’eux au cours de cette transition de la vie.
Lorsque votre enfant est handicapé, il peut être encore plus difficile de s’y retrouver. En rassemblant des informations sur la menstruation à l’intention des familles souffrant de troubles du développement neurologique, nous avons constaté l’absence de ressources complètes. Cette observation a été reprise par les membres de notre comité consultatif communautaire Simons Searchlight.
L’objectif de ce guide est de répondre à certaines des inquiétudes et préoccupations très réelles que les personnes s’occupant d’enfants atteints de troubles du développement neurologique éprouvent à ce sujet. Il s’agit notamment des enfants atteints d’autisme, de déficience intellectuelle et d’épilepsie. Nous espérons que cette ressource contribuera à combler les lacunes en fournissant des informations facilement accessibles qui vous serviront de guide pour franchir avec succès cette étape de la vie de votre enfant.
Anticiper les besoins liés à la menstruation avant qu’ils ne se manifestent peut vous aider à vous préparer, vous et votre enfant, aux défis auxquels vous pourriez être confrontés. Si votre enfant a déjà ses règles, nous espérons que ce guide vous apportera de nouvelles perspectives ou de nouveaux conseils, et nous vous invitons à nous faire part de vos commentaires pour qu’il vous soit encore plus utile.
Sujets et ressources dans ce guide :
- Vue d’ensemble et définitions de la puberté et de la menstruation
- Défis uniques auxquels sont confrontées les personnes atteintes de déficiences neurodéveloppementales lors de la menstruation et conseils sur la manière de surmonter ces défis.
- Des conseils pratiques et des stratégies, y compris la façon de communiquer avec votre enfant au sujet de la menstruation.
- Choisir des produits menstruels, y compris des exemples de produits destinés aux personnes ayant des problèmes de mobilité
- Hygiène menstruelle et contrôle hormonal des naissances
- Annexe de ressources, y compris des cliniques de santé pour les femmes handicapées et des ressources sur la menstruation.
Conseils d’experts et collaboration avec la communauté
Pour créer cette ressource, l’équipe de Simons Searchlight a élaboré un cadre fondé sur la recherche, le retour d’information de la communauté et l’expertise clinique. Nous sommes profondément reconnaissants aux experts qui ont donné de leur temps et de leurs idées :
- Wendy Chung, docteur en médecine, chef du service de pédiatrie de l’hôpital pour enfants de Boston et co-chercheur principal de Simons Searchlight.
- Amanda Jacobs, M.D., chef du service de médecine de l’adolescence à l’hôpital pour enfants de Boston.l’hôpital pour enfants de Boston
- Keely Lundy, Ph.D., Professeur adjoint, Centre pour le développement et le handicap SOM – Pédiatrie
- Cora Taylor, Ph.D., co-chercheur principal de Simons Searchlight et psychologue clinique à l’Institut de médecine de l’autisme et du développement de Geisinger Institut de médecine de l’autisme et du développement Geisinger
Nous remercions également chaleureusement les membres de notre comité consultatif communautaire – April Canter, Alida James-Fenner, Christie Abercrombie, Alexandra Lee, Cheryl Richt, Rebecca Dolan, Amy Fields, Delf, Genesis Romo-Raudry et Stacy Hanna – d’avoir contribué à l’élaboration de ce guide et d’avoir veillé à ce qu’il reflète les besoins réels, les questions et les voix de notre communauté.
Comprendre la puberté et les menstruations
Puberté
La puberté est la période au cours de laquelle un enfant commence à développer des caractéristiques d’adulte. Chez les filles (celles qui sont assignées au sexe féminin à la naissance), la puberté commence généralement entre 8 et 13 ans. La puberté est la période où l’enfant commence à développer ses caractéristiques d’adulte. de la Cleveland Clinic contient plus d’informations sur la puberté chez les garçons et les filles et peut vous donner une meilleure idée de ce à quoi vous devez faire attention lorsque votre enfant traverse les changements mentaux, physiques et émotionnels associés à la puberté (Cleveland Clinic, 2024).
Signes physiques de la puberté chez les filles :
- Développement des seins
- Les bourgeons mammaires, qui sont de petites bosses ou disques sous le mamelon, sont souvent le premier signe (Seattle Children’s Hospital, 2025).
- Les règles apparaissent environ 2 ans après le développement du bourgeon mammaire (Allen & Miller, 2019).
- Poils des aisselles et du pubis
- Acné
- Les poussées de croissance
Voici à quoi ressemble souvent le développement du sein souvent (“Breast Development”, s.d.).
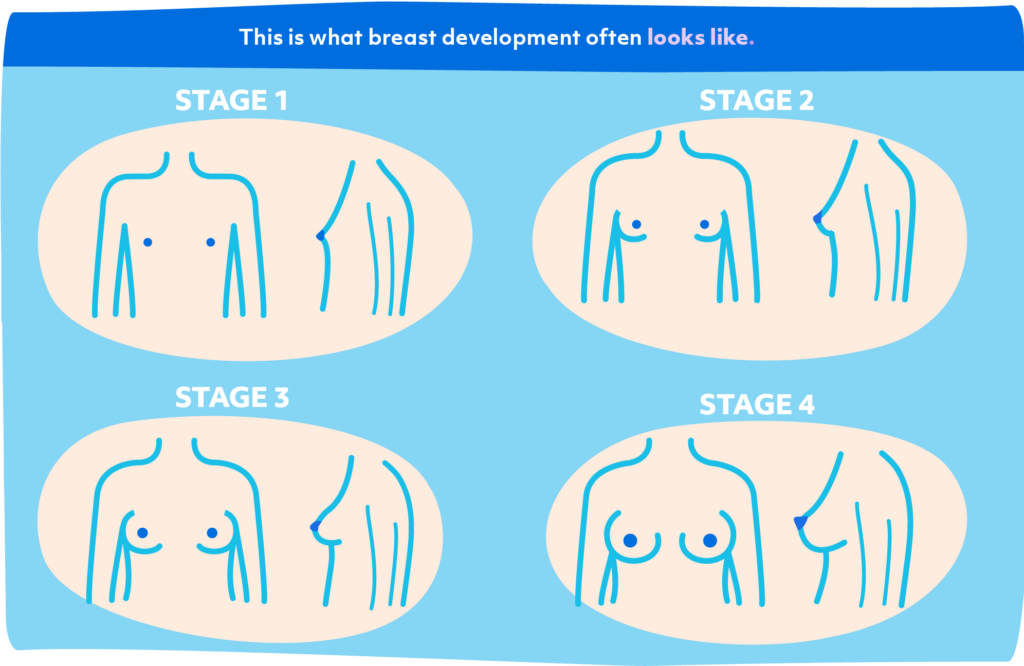
Beaucoup de ces changements s’accompagnent de nouvelles sensations. Par exemple, Les bourgeons mammaires peuvent être sensibles ou douloureux, votre enfant peut s’attaquer à l’acné ou les cheveux rêches peuvent être une source d’aversion pour la texture.
L’apparition précoce de la puberté, généralement avant l’âge de 7 ou 8 ans pour les filles, est appelée puberté précoce. Sur les 1 184 femmes atteintes de maladies génétiques à Simons Searchlight qui ont fourni des données sur leurs antécédents médicaux, 34 ont déclaré un diagnostic de puberté précoce (2,9 %).
L’apparition tardive de la puberté, généralement après 12 ou 13 ans pour les filles, est appelée puberté retardée. Sur les 1 184 femmes atteintes de maladies génétiques à Simons Searchlight qui ont fourni des données sur leurs antécédents médicaux, 8 ont fait état d’un diagnostic de puberté tardive ou différée (moins de 1,0 %).
Si vous remarquez des signes de puberté chez votre enfant avant ou après l’âge typique d’apparition, n’oubliez pas d’en parler au médecin de votre enfant. Il pourra vous orienter vers un endocrinologue, un spécialiste de la médecine de l’adolescence ou un gynécologue-obstétricien.
Préparation à la puberté
Votre enfant peut connaître des changements physiques, comportementaux et émotionnels au cours de la puberté, et il peut être nécessaire de porter une attention particulière à la compréhension et à la gestion de ces changements. La Le webinaire SPARK for Autism de Cora Taylor, Ph.offre des conseils complets sur la façon de préparer la puberté chez les personnes atteintes d’un handicap ( ) (Taylor, 2022).
) (Taylor, 2022).
Ce manuel du Vanderbilt Kennedy Center Vanderbilt Kennedy Center fournit des ressources sur la façon de préparer à la puberté les filles ayant une déficience intellectuelle (Vanderbilt Kennedy Center, 2021).
Discuter de la puberté et des sujets connexes peut mettre mal à l’aise, mais il est important de commencer à avoir ces conversations tôt et souvent. Établissez-vous comme une ressource sûre et fiable, soyez attentif aux besoins d’apprentissage de votre enfant et appuyez-vous sur les prestataires de votre enfant pour obtenir des informations, des ressources et d’autres formes de soutien.
Menstruation
La menstruation suscite souvent des émotions complexes. Les premières règles de votre enfant peuvent être effrayantes pour tout le monde. Certains des soignants de la communauté Simons Searchlight ont fait état de sentiments tels que la crainte, l’inquiétude, la peur et l’anticipation. C’est normal, mais ce n’est pas forcément une expérience négative.
Selon le Collège américain d’obstétrique et de gynécologie (ACOG), l’âge auquel les filles ont leurs premières règles, également connu sous le nom de ménarche, est d’environ 12 ans. Ce n’est peut-être pas le cas pour votre enfant – de nombreux médicaments et conditions médicales peuvent influencer la date des premières règles. Si votre enfant présente d’autres signes de puberté mais n’a pas eu ses premières règles à l’âge de 15 ans, il se peut qu’elle souffre d’une condition appelée aménorrhée. Dans ce cas, demandez à son médecin de l’orienter vers un spécialiste (American College of Obstetrics and Gynecology, 2015).
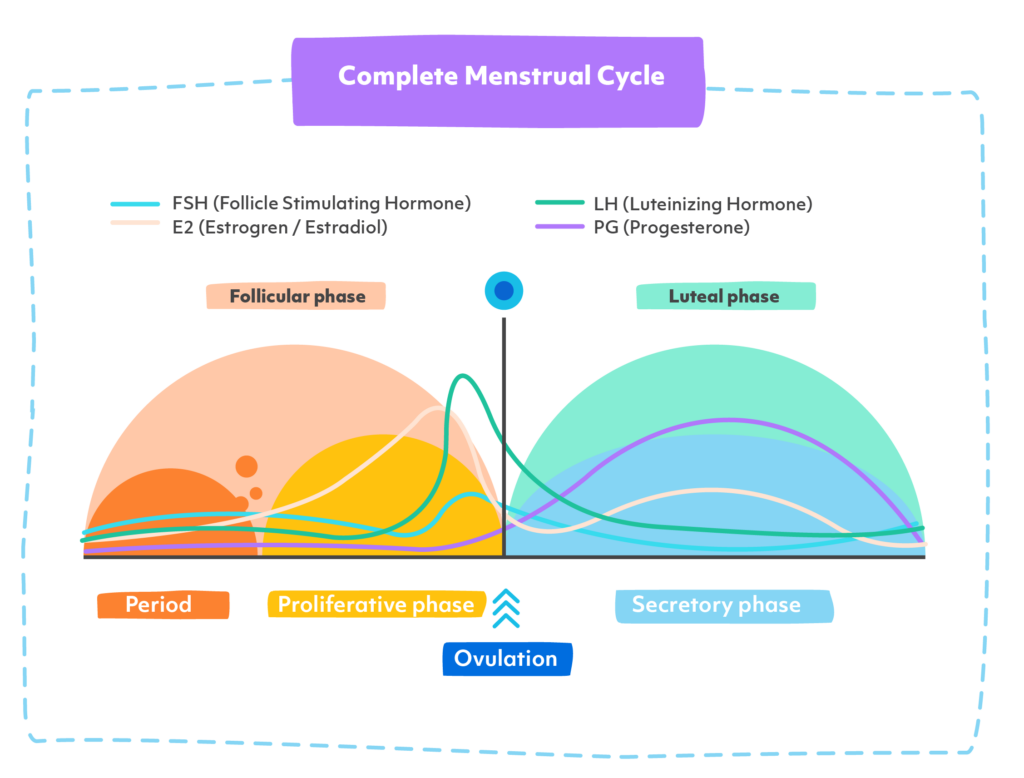
Le cycle menstruel comporte quatre phases : la phase menstruelle, la phase folliculaire et l’ovulation. phase menstruelle, la phase folliculaire, l’ovulationet la phase lutéale. Un cycle typique dure environ 28 joursLes phases de la grossesse et de l’accouchement se succèdent, bien que cela puisse varier d’une personne à l’autre. Chaque phase est influencée par l’évolution des niveaux d’hormones, notamment l’hormone folliculo-stimulante (FSH), l’hormone lutéinisante (LH), les œstrogèneset la progestérone (Cucci, 2024).
- Phase menstruelle (jours 1 à 5) : C’est à ce moment-là que surviennent les saignements dus à la perte de la muqueuse utérine. Les taux d’hormones sont au plus bas.
- Phase folliculaire (jours 1 à 14) : Elle chevauche la phase menstruelle au début. Le corps prépare un ovule pour l’ovulation. Les œstrogènes commencent à augmenter.
- Ovulation (jours 14 à 17) : Déclenchée par une poussée de LH et de FSH, l’ovulation est le moment où un ovule est libéré de l’ovaire. C’est la période la plus fertile du cycle.
- Phase lutéale (jours 15 à 28) : La progestérone et les œstrogènes augmentent pour préparer l’utérus à une éventuelle grossesse. Si aucun ovule fécondé ne s’implante, ces niveaux d’hormones chutent, ce qui conduit aux règles suivantes.
Vous trouverez ci-dessous un diagramme du cycle menstruel avec des lignes représentant les niveaux d’hormones. (“Chronologie du cycle menstruel”, n.d.). La FSH et la LH atteignent leur maximum juste avant l’ovulation, tandis que l’œstrogène et la progestérone augmentent juste avant les règles. Les soignants peuvent remarquer certains changements à différents moments du cycle, tels que des changements d’humeur associés aux changements hormonaux.
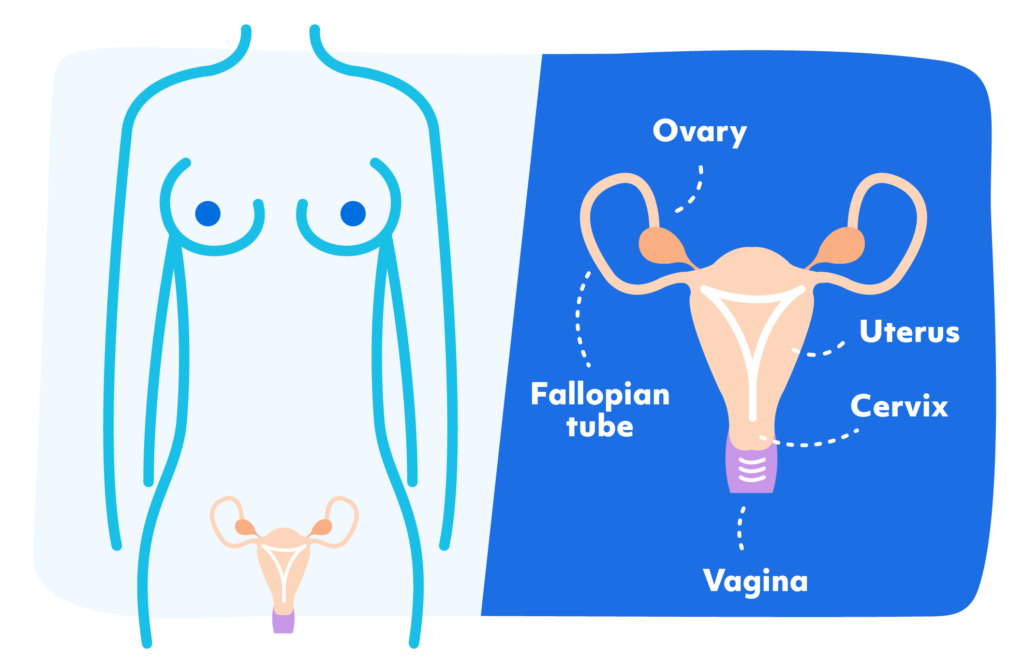
Pour mieux comprendre le fonctionnement du cycle menstruel, il peut être utile d’examiner le schéma ci-dessous du système reproducteur (Ignite Healthwise, LLC, 2024). Les principales parties concernées sont les suivantes :
- Les ovaires – où sont fabriqués les ovules et les hormones importantes
- Les trompes de Fallope – qui transportent l’ovule de l’ovaire à l’utérus.
- Utérus – l’organe dans lequel un ovule fécondé peut se développer pour devenir un bébé
- Endomètre – paroi interne de l’utérus qui se forme à chaque cycle.
- Col de l’utérus et vagin – parties inférieures de l’appareil reproducteur, par lesquelles le sang menstruel sort du corps
La paroi de l’utérus (endomètre) muqueuse de l’utérus (endomètre) s’accumule tout au long du cycle pour préparer l’arrivée d’un ovule fécondé. Si aucun ovule fécondé n’arrive, cette muqueuse est évacuée par le vagin sur une période de 3 à 7 jours. C’est ce qu’on appelle la période menstruelle.
Au cours des premières règles et de l’année qui suit, la durée et l’abondance des saignements peuvent varier. C’est tout à fait normal. Cependant, il est conseillé de consulter le médecin de votre enfant si vous remarquez des choses telles que des règles anormalement douloureuses, des cycles irréguliers ou des changements significatifs d’humeur ou de comportement.
Des défis uniques
La préparation à la menstruation et l’adaptation aux changements qui l’accompagnent demandent du temps, des essais et des erreurs, et de la patience. Bien que vous ne puissiez pas toujours prédire les défis auxquels votre enfant sera confrontée, le suivi des menstruations, de l’humeur, du comportement et de l’activité tout au long du cycle menstruel peut vous aider à rassembler les informations nécessaires pour identifier d’éventuels schémas. Si ces schémas vous semblent inquiétants, vos notes vous aideront à discuter de vos préoccupations avec le prestataire de soins de votre enfant. Encouragez votre enfant à participer au suivi de son cycle et des changements qui y sont associés s’il en est capable. Cela l’aidera à faire le lien entre son cycle menstruel et les symptômes qu’il peut ressentir.
Sur la base des recherches et des commentaires de notre comité consultatif communautaire, nous avons compilé trois grandes catégories de défis susceptibles d’être les plus pertinents pour les personnes souffrant de troubles du développement neurologique : les problèmes sensoriels, l’épilepsie cataméniale et les changements d’humeur et/ou de comportement.. Les sections ci-dessous contiennent également des suggestions sur la manière de relever ces défis.
1. Problèmes sensoriels
Les menstruations s’accompagnent de nombreuses nouvelles sensationsLes menstruations s’accompagnent de nombreuses nouvelles sensations, vues, odeurs et sons (Steward, 2018).
Keely Lundy, Ph.D., souligne que l’aversion ou l’exploration de ces nouvelles expériences sensorielles peut inclure de nouveaux comportements, tels que toucher, goûter ou étaler le sang menstruel, retirer les produits menstruels ou refuser l’application de produits menstruels en public ou en dehors des toilettes (Lundy et al., 2024). Bien que ces comportements puissent être alarmants pour un parent, gardez à l’esprit qu’il s’agit simplement d’une façon d’explorer et de s’adapter à l’environnement. simplement des façons d’explorer et de s’adapter à de nouvelles sensations. Le fait d’avoir des conversations sur les comportements appropriés à certains contextes et de les enseigner ou de les renforcer peut aider à répondre aux inquiétudes. Ces conversations peuvent être facilitées et répétées par des thérapeutes, des conseillers et des médecins, le cas échéant. Amanda Jacobs, M.D., insiste sur l’importance de partager toute préoccupation concernant la menstruation – y compris les changements de comportement – avec le prestataire de soins de santé de votre enfant, car il dispose souvent de ressources et de stratégies utiles. Il peut également être utile de partager les conseils ou les outils qui fonctionnent pour votre famille avec les enseignants et les autres personnes qui s’occupent de votre enfant, afin que tout le monde puisse soutenir votre enfant de manière cohérente. Vous trouverez ci-dessous quelques stratégies concrètes qui pourraient vous être utiles.
étaler le sang menstruel, retirer les produits menstruels ou refuser l’application de produits menstruels en public ou en dehors des toilettes (Lundy et al., 2024). Bien que ces comportements puissent être alarmants pour un parent, gardez à l’esprit qu’il s’agit simplement d’une façon d’explorer et de s’adapter à l’environnement. simplement des façons d’explorer et de s’adapter à de nouvelles sensations. Le fait d’avoir des conversations sur les comportements appropriés à certains contextes et de les enseigner ou de les renforcer peut aider à répondre aux inquiétudes. Ces conversations peuvent être facilitées et répétées par des thérapeutes, des conseillers et des médecins, le cas échéant. Amanda Jacobs, M.D., insiste sur l’importance de partager toute préoccupation concernant la menstruation – y compris les changements de comportement – avec le prestataire de soins de santé de votre enfant, car il dispose souvent de ressources et de stratégies utiles. Il peut également être utile de partager les conseils ou les outils qui fonctionnent pour votre famille avec les enseignants et les autres personnes qui s’occupent de votre enfant, afin que tout le monde puisse soutenir votre enfant de manière cohérente. Vous trouverez ci-dessous quelques stratégies concrètes qui pourraient vous être utiles.
Il y a quelques façons pour les parents d’aider à atténuer les défis sensoriels, même avant le début des menstruations. Lundy et Taylor suggèrent de s’entraîner à porter des produits menstruels à l’avance ou d’explorer différentes options de produits menstruels avant les premières règles de votre enfant. Cela peut inclure :
- Permettre à votre enfant de jouer avec des serviettes, des tampons et d’autres produits menstruels et de s’entraîner à les utiliser ou à les porter.
- Trouver le produit qui convient le mieux à votre enfant est un processus. Selon les prestataires de soins et les membres de la communauté avec lesquels nous nous sommes entretenus, les sous-vêtements absorbants, qui sont les plus efficaces, sont les plus efficaces. souvent appelées “culottes de règles” aux États-Unis et “sous-vêtements menstruels” ou “culottes de règles” dans certaines parties de l’Europe – reviennent fréquemment.. Selon Mme Lundy, l’utilisation d’un produit à débit élevé réduit le nombre de fois où les culottes doivent être changées, et un produit antibactérien ou anti-odeur peut aider à réduire les problèmes sensoriels liés à l’odeur. Consultez la section “Hygiène menstruelle” ci-dessous pour connaître les produits recommandés.
- Discuter au préalable avec votre enfant du comportement à adopter et des choses auxquelles il faut s’attendre lors de ses premières règles.
- Avoir un jouet de stimulation, un jouet sensoriel ou un objet de confort à portée de main pendant la période.
- Surveillez les douleurs menstruelles et prenez les devants en utilisant des remèdes tels qu’un coussin chauffant et des médicaments anti-douleur en vente libre. Veillez à noter tout signe ou mention d’un niveau de douleur inhabituel et informez-en le prestataire de soins de l’enfant afin qu’il puisse vous aider à déterminer si quelque chose d’anormal est en train de se passer.
2. Épilepsie cataméniale
Épilepsie cataméniale est un type d’épilepsie dans lequel les crises sont liées à la menstruation (Cedars Sinai, n.d.). Environ 40 % des femmes épileptiques souffrent d’épilepsie cataméniale (Maguire & Nevitt, 2019). Ce type d’épilepsie se présente sous trois formes principales :
- C1 – augmentation du nombre de crises pendant la phase menstruelle, du 1er au 5ème jour de la période.
- C2 – augmentation du nombre de crises pendant l’ovulation, vers le 14e jour du cycle
- C3 – augmentation du nombre de crises dans la phase lutéale, du 15e au 28e jour du cycle
Si votre enfant subit des crises, veillez à les suivre à l’aide d’un calendrier des crises. Ce calendrier (voir ci-dessous) peut vous aider à comprendre si les crises sont liées au cycle mensuel de votre enfant (Epilepsy Foundation of America, 2019).
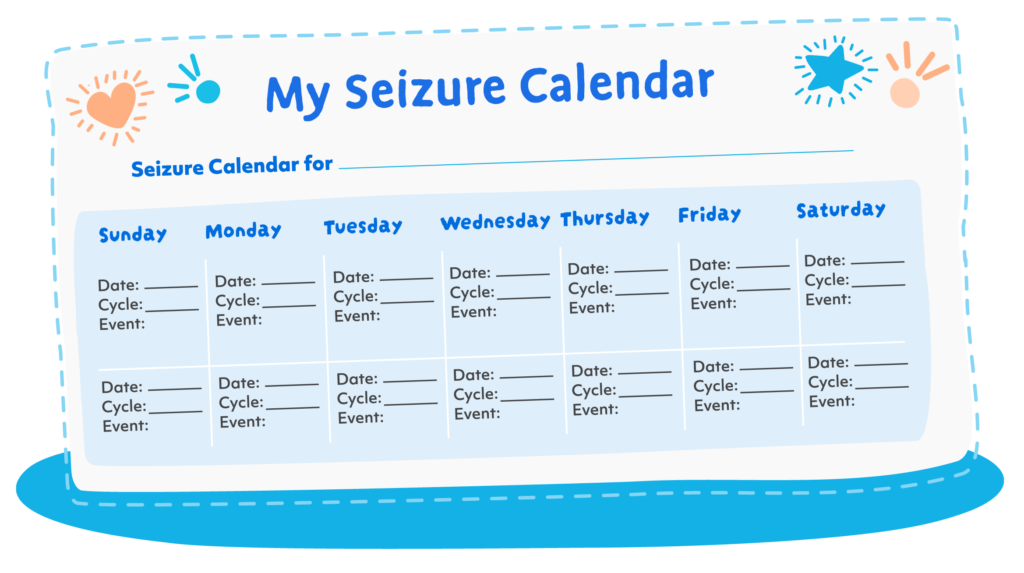
Remarque. Extrait de “My Seizure Calendar”, par Epilepsy Foundation of America, 2019. (https://www.epilepsy.com/sites/default/files/atoms/files/720MSC_MySeizureCalendar_05-2019.pd
La prise en charge des crises doit se faire avec le neurologue ou le spécialiste de votre enfant. Il peut s’agir d’ajuster la programmation ou le dosage des médicaments contre les crises, d’une thérapie hormonale ou d’une contraception ou, dans certains cas, d’une intervention chirurgicale. La meilleure option de traitement dépend de plusieurs facteurs dont vous pouvez discuter avec le neurologue ou le spécialiste de votre enfant (Cedars Sinai, n.d.).
De nombreux parents s’inquiètent de l’interaction entre les médicaments contre les crises d’épilepsie et les contraceptifs hormonaux. Mme Jacobs recommande de demander au médecin s’il est à l’aise pour prescrire ces médicaments ensemble. Si ce n’est pas le cas, elle suggère de consulter un spécialiste, par exemple un spécialiste de la médecine de l’adolescence ou un gynécologue-obstétricien, ou de demander l’avis du neurologue de votre enfant.
3. Changements d’humeur et/ou de comportement
Les changements d’humeur et de comportement font partie intégrante de la puberté et de la menstruation. Votre enfant peut les vivre de manière unique en fonction de ses problèmes d’humeur et/ou de comportement, de sa capacité à s’autoréguler et à s’apaiser sur le plan émotionnel, et de son expérience personnelle de la menstruation. 
Il est important de noter les changements que votre enfant ressent lorsqu’ils se produisent et d’en discuter avec votre enfant et son prestataire de soins si vous êtes inquiet.
Le syndrome prémenstruel (SPM) et le trouble dysphorique prémenstruel (TDPM) sont deux pathologies clés associées à des changements d’humeur et/ou de comportement au moment des menstruations. Le syndrome prémenstruel est très courant, même chez les personnes ne présentant pas de déficience neurodéveloppementale. Le trouble dysphorique prémenstruel est moins courant et touche environ 3 à 8 % des femmes (Halbreich et al., 2003). On ne connaît pas la fréquence de ces troubles chez les personnes atteintes de déficiences neurodéveloppementales et d’autisme, mais certaines sources suggèrent qu’ils pourraient être plus fréquents (Miura & Hashimoto, 2023).
Syndrome prémenstruel
Au moment des règles, votre enfant peut présenter des signes de syndrome prémenstruel. Les symptômes les plus courants chez les personnes neurotypiques sont les maux de tête, les ballonnements et les changements d’humeur, mais d’autres symptômes comme la sensibilité des seins, les fringales, la fatigue et les changements d’humeur et de comportement sont également courants (Office on Women’s Health, 2025 ; Mayo Clinic, 2022). Ces symptômes sont fréquents chez les personnes atteintes de troubles du développement neurologique, mais leur degré de gravité peut varier. Votre enfant peut présenter des changements plus extrêmes ou plus subtils dans certains ou dans tous les domaines mentionnés ci-dessus. Des études ont montré que les personnes atteintes de troubles neurodéveloppementaux ont tendance à être plus mal à l’aise avant le début des règles, à avoir une humeur dépressive ou désespérée, et à éprouver des niveaux d’anxiété et de tension plus élevés que leurs pairs neurotypiques (Miura & Hashimoto, 2023).
Envisagez les stratégies suivantes :
- Éduquer et expliquer les causes des changements de comportement afin d’en favoriser la compréhension
- Fournir des articles de confort, tels que des collations et des jouets préférés.
- Faire des activités amusantes pour se distraire
- Pratiquer une activité physique, gérer le stress et maintenir un mode de vie sain par l’alimentation, l’exercice et le sommeil (Tracy et al., 2016).
Trouble dysphorique prémenstruel peut être considéré comme une forme plus sévère du syndrome prémenstruel (Mayo Clinic, 2019). Alors que le syndrome prémenstruel peut être gênant, le trouble dysphorique prémenstruel peut entraîner des perturbations majeures dans la vie d’une personne. Les principaux symptômes du trouble dysphorique prémenstruel comprennent les sautes d’humeur, la colère, la dépression et l’anxiété (Clay, 2023).
Selon Mme Jacobs, il est particulièrement important de surveiller le trouble dysphorique prémenstruel si votre enfant ne peut pas communiquer efficacement ce qu’il ressent, car il peut y avoir une tendance à minimiser la possibilité d’un trouble dysphorique prémenstruel dans ce cas. Il peut également être difficile de faire la différence entre des troubles existants (anxiété ou dépression) ou des comportements graves et le trouble dysphorique prémenstruel.
L’un des aspects essentiels du trouble dysphorique prémenstruel est qu’il est strictement associé au cycle menstruel – les symptômes apparaissent juste avant les règles et disparaissent dans les jours qui suivent (Clay, 2023). En fonction des symptômes, le trouble dysphorique prémenstruel est généralement pris en charge par une contraception hormonale, des antidépresseurs et/ou des modifications du mode de vie, du régime alimentaire et de l’exercice physique (Johns Hopkins Medicine, n.d.).
Si vous soupçonnez un syndrome prémenstruel ou un trouble dysphorique prémenstruel, vous devez suivre les changements de comportement et d’humeur sur un calendrier et noter tout lien avec les menstruations. Noter tout nouveau comportement de cette manière peut vous aider à identifier plus facilement les problèmes. N’oubliez pas de discuter de ces problèmes avec le médecin de votre enfant, qui pourra vous apporter le meilleur soutien et vous faire des suggestions personnalisées.
Hygiène menstruelle
Il existe de nombreuses options en matière d’hygiène menstruelle, notamment les tampons, les serviettes, les coupes, les sous-vêtements hygiéniques, les serviettes réutilisables, les disques, les serviettes en tissu réutilisables, etc. En fin de compte, le choix du bon produit nécessitera quelques essais et erreurs et dépendra souvent de la mobilité et des besoins sensoriels de votre enfant. 
Dans l’ensemble, Taylor et Lundy suggèrent que les sous-vêtements périodiques sont une excellente option pour minimiser les problèmes sensoriels potentiels et pour leur facilité d’utilisation. Les sous-vêtements périodiques, également appelés culottes périodiques, ressemblent à des sous-vêtements ordinaires, mais ils contiennent des caractéristiques intégrées pour absorber le sang menstruel, tout comme une serviette hygiénique, sans le processus supplémentaire de retrait et de mise au rebut d’un produit collant. Pendant les règles de votre enfant, elle peut utiliser une culotte périodique de la même manière qu’une culotte normale. Une fois que la culotte est saturée, elle peut être remplacée par une nouvelle, et la culotte usagée peut être rincée, puis nettoyée dans une machine à laver. Notez que les instructions d’entretien varient d’un produit à l’autre et qu’il existe également des sous-vêtements périodiques jetables.
En général, les sous-vêtements périodiques doivent être changés toutes les 12 heures, ou plus fréquemment en fonction du volume du flux. Si votre enfant a des problèmes de mobilité, il existe des options avec du velcro et des boucles. Bien que Simons Searchlight ne recommande pas de marques spécifiques, nous avons dressé une liste de quelques options qui pourraient constituer un point de départ utile (voir ci-dessous).
Sachez que les produits pour les règles sont chers, en particulier les sous-vêtements. Mais n’oubliez pas que les sous-vêtements réutilisables peuvent durer de 6 mois à 2 ans (Sreenivas, 2025).
Notez qu’aux États-Unis, les produits menstruels sont éligibles au HSA/FSA à partir de mars 2020 en raison de la loi Cares. Vous trouverez ici un guide contenant plus d’informations sur la manière de payer en utilisant un compte d’épargne santé ou un compte de dépenses flexible (“How to Buy Period Products With Your HSA/FSA Insurance,” 2021).
Options de sous-vêtements menstruels
Considérations sur la mobilité
Certaines marques proposent des sous-vêtements adaptés qui peuvent être plus confortables ou plus faciles à utiliser pour les personnes à mobilité réduite, y compris celles qui se déplacent en fauteuil roulant. Ces produits comportent souvent des ouvertures latérales, des fermetures faciles ou des tissus conçus pour le confort en position assise.
- Modibodi – Offre une gamme de produits absorbants et de styles, y compris un style adaptatif conçu pour la mobilité (Modibodi AU, n.d.).
- Période. – Offre des styles inclusifs, tels que des conceptions adaptatives qui peuvent être utiles aux personnes ayant des problèmes de mobilité (The Period Company, n.d.).
- Liberare – Spécialisé dans les vêtements adaptés, il propose des sous-vêtements d’époque, tels que des shorts pour garçons et des bikinis, conçus pour l’accessibilité (Liberare, n.d.).
Autres marques populaires
Ces marques proposent également une gamme de styles et d’absorptions pour répondre à différents besoins. Elles n’ont peut-être pas de fonctions adaptatives, mais elles sont couramment recommandées par les familles et les prestataires de soins :
- Thinx (Thinx Inc, n.d.)
- Aerie Real Period (Aerie, n.d.)
Contraception hormonale
La contraception hormonale peut sembler être un sujet effrayant ou accablant à aborder avec le médecin de votre enfant. Alors que de nombreuses personnes l’associent uniquement à la prévention de la grossesse, certaines familles l’envisagent pour d’autres raisons médicales, comme la régulation des règles, la réduction des douleurs ou la gestion de certains symptômes hormonaux. Il est tout à fait normal d’avoir des questions ou des inquiétudes, et il est important d’en parler avec le médecin de votre enfant.
On pense souvent à tort que la contraception entraîne une suppression complète des règles, c’est-à-dire une absence de règles ou une diminution de leur fréquence. Ce n’est pas toujours le cas. Il existe une variété d’options de contrôle des naissances comprenant différentes hormones qui peuvent répondre à différents besoins, comme les dispositifs intra-utérins (DIU), les implants, les piqûres, les anneaux, les patchs et les pilules (Kaunitz, 2024).
Une autre idée fausse très répandue est que la suppression des règles est malsaine et non naturelle, ou qu’elle affectera de façon permanente la fertilité future. Mme Jacobs explique que bon nombre des hormones utilisées dans ces méthodes sont déjà produites naturellement par le corps, et qu’il existe de nombreux états dans lesquels le corps supprime naturellement les menstruations, par exemple pendant l’allaitement.
En fin de compte, pour trouver la bonne contraception hormonale pour votre enfant, il faudra discuter avec son médecin et avec votre enfant, s’il est capable de s’exprimer. Mme Jacobs souligne l’importance de suivre l’évolution des menstruations et d’entamer des conversations avec un médecin dès le début pour s’assurer qu’il peut répondre aux besoins et aux objectifs de votre enfant.
Conseils de Jacobs et Taylor
La contraception hormonale utilise des hormones naturellement présentes dans le corps.
- Les effets de la contraception hormonale sont temporaires et non permanents – le corps peut toujours revenir à son état normal sans affecter la fertilité future.
- Si la contraception hormonale n’est pas le bon choix, vous pouvez toujours arrêter de l’utiliser ou la modifier. Il existe de nombreuses options, et il n’y a pas de taille unique !
- Il est essentiel que le médecin de votre enfant discute avec vous de toutes les préoccupations que vous pourriez avoir. Les préférences personnelles sont importantes pour trouver l’option qui vous convient le mieux.
Conseils pratiques et stratégies
1. Suivi du cycle
Les adolescentes ont souvent des cycles menstruels variables, ce qui peut rendre difficile la prévision de la date des règles. Selon Mme Jacobs, il est important d’alerter le prestataire de soins de votre enfant si ses règles durent plus de 8 jours, ou si elle n’a pas de règles pendant plus de 3 mois après le début de sa menstruation.
Il peut être utile de suivre les menstruations sur un calendrier ou une application. Vous pouvez noter des éléments tels que les changements d’humeur et de comportement, le volume du flux (par exemple, le nombre de produits menstruels utilisés par jour), l’activité des crises et les symptômes physiques, tels que la sensibilité des seins ou les ballonnements. Le suivi du cycle menstruel de votre enfant, en particulier dans les premiers temps, peut vous aider à déceler d’éventuelles tendances et à faciliter les discussions sur les problèmes avec le prestataire de soins de votre enfant. Si votre enfant ne peut pas exprimer sa douleur ou son humeur, notez toute augmentation de l’irritabilité, des problèmes de comportement et des changements dans l’alimentation ou le sommeil.
Les médicaments que prend votre enfant peuvent avoir une incidence sur ses règles (fréquence des règles, durée des règles, volume du flux). Si le prestataire de soins de votre enfant n’en a pas encore parlé avec vous, il est important d’entamer cette conversation dès que vous remarquez des signes de puberté, même avant le début des règles, afin d’avoir une meilleure idée de ce qui vous attend et d’être prêt à faire des changements si nécessaire.
2. Communiquez tôt, franchement et fréquemment
 Mme Taylor insiste sur le fait que l’une des meilleures façons de se préparer à ce que votre enfant commence à avoir ses règles est d’avoir des conversations avec elle tôt et fréquemment, avant que les menstruations ne commencent. C’est un sujet qui met mal à l’aise de nombreuses personnes, et c’est normal. Rappelez-vous qu’il existe de nombreuses ressources sur lesquelles vous pouvez vous appuyer, comme des vidéos et des images en ligne que vous pouvez utiliser comme outils pour montrer à votre enfant, ainsi qu’aux autres membres de son équipe de soutien, y compris les médecins, les infirmières scolaires, les thérapeutes et les conseillers.
Mme Taylor insiste sur le fait que l’une des meilleures façons de se préparer à ce que votre enfant commence à avoir ses règles est d’avoir des conversations avec elle tôt et fréquemment, avant que les menstruations ne commencent. C’est un sujet qui met mal à l’aise de nombreuses personnes, et c’est normal. Rappelez-vous qu’il existe de nombreuses ressources sur lesquelles vous pouvez vous appuyer, comme des vidéos et des images en ligne que vous pouvez utiliser comme outils pour montrer à votre enfant, ainsi qu’aux autres membres de son équipe de soutien, y compris les médecins, les infirmières scolaires, les thérapeutes et les conseillers.
Notre comité consultatif communautaire et les prestataires et chercheurs que nous avons interrogés dans le cadre de cette ressource ont convenu de l’importance de veiller à ce que votre enfant sache qui sont les adultes sûrs et dignes de confiance dans leur environnement. Apprenez à votre enfant qu’il peut s’adresser à des adultes de confiance pour poser des questions, exprimer ses inquiétudes et demander de l’aide.
L’utilisation d’un langage franc et approprié (termes anatomiques appropriés) peut encourager l’indépendance et aider votre enfant à vous dire, à vous ou à d’autres adultes de confiance, si quelque chose ne va pas. Le fait d’avoir plusieurs conversations donne plus de temps pour comprendre et poser des questions et fait de vous une personne de confiance à laquelle votre enfant peut s’adresser pour poser des questions ou exprimer ses inquiétudes.
3. Encourager l’indépendance
L’indépendance est différente pour chacun, en fonction des capacités physiques et intellectuelles. En général, si votre enfant est capable d’aller aux toilettes de manière autonome, l’objectif devrait être de gérer l’hygiène menstruelle de manière autonome (Taylor, communication personnelle ; Tracy et al., 2016). L’apprentissage de l’hygiène menstruelle peut prendre du temps, mais soyez patient et encouragez l’indépendance, car il s’agit d’une compétence importante. Vous pouvez contribuer à faciliter l’indépendance et l’autogestion chez votre enfant en communiquant, en faisant des démonstrations, en faisant appel à des membres de la communauté pour obtenir un soutien si nécessaire, et en donnant à votre enfant un kit menstruel (voir ci-dessous).
4. Utiliser des aides physiques et visuelles
Encouragez votre enfant à se familiariser avec les différents produits menstruels. L’utilisation d’images, d’organigrammes et de démonstrations physiques peut être utile, surtout si votre enfant a une compréhension limitée du langage. L’utilisation d’une poupée ou de jouets pour rendre les choses plus interactives et les démonstrations pratiques, comme l’ouverture et la mise en place d’une serviette hygiénique, l’exploration des sous-vêtements périodiques ou de tout autre produit menstruel de son choix, peuvent contribuer à rendre la menstruation plus facile et plus confortable et à permettre à votre enfant de savoir à quoi s’attendre.
5. Essais et erreurs
Il est important d’acheter des produits menstruels et de les essayer avant le début des règles. Après le début des règles, il est possible que ce que vous pensiez être efficace ne le soit pas. N’ayez pas peur d’essayer différents produits, y compris des produits avec différents niveaux d’absorption. Il en va de même pour les stratégies visant à gérer toute autre nouveauté liée aux menstruations.
6. Appuyez-vous sur votre réseau de soutien
N’hésitez pas à faire participer d’autres personnes à cette conversation. Votre partenaire, les médecins de votre enfant, les infirmières scolaires, les thérapeutes, d’autres parents ou soignants d’enfants atteints de troubles du développement neurologique et d’autres membres de votre équipe de soutien peuvent vous donner des conseils et vous aider à enseigner et à renforcer un comportement approprié.
Cherchez toujours à obtenir le soutien de votre communauté lorsque vous en avez besoin. Il y a de fortes chances que d’autres personnes vivent des situations similaires et puissent vous aider à vous y retrouver, ou qu’elles se posent les mêmes questions et puissent vous apporter leur soutien.
C’est la première fois que votre enfant a ses règles et il est important de reconnaître que c’est la première fois que vous avez ses règles avec lui. Il n’y a pas de “bonne” ou de “mauvaise” façon d’aborder le processus, mais le fait de faire appel à d’autres personnes vous aidera à vous sentir plus soutenue, plus autonome et plus à l’aise pour guider votre enfant.
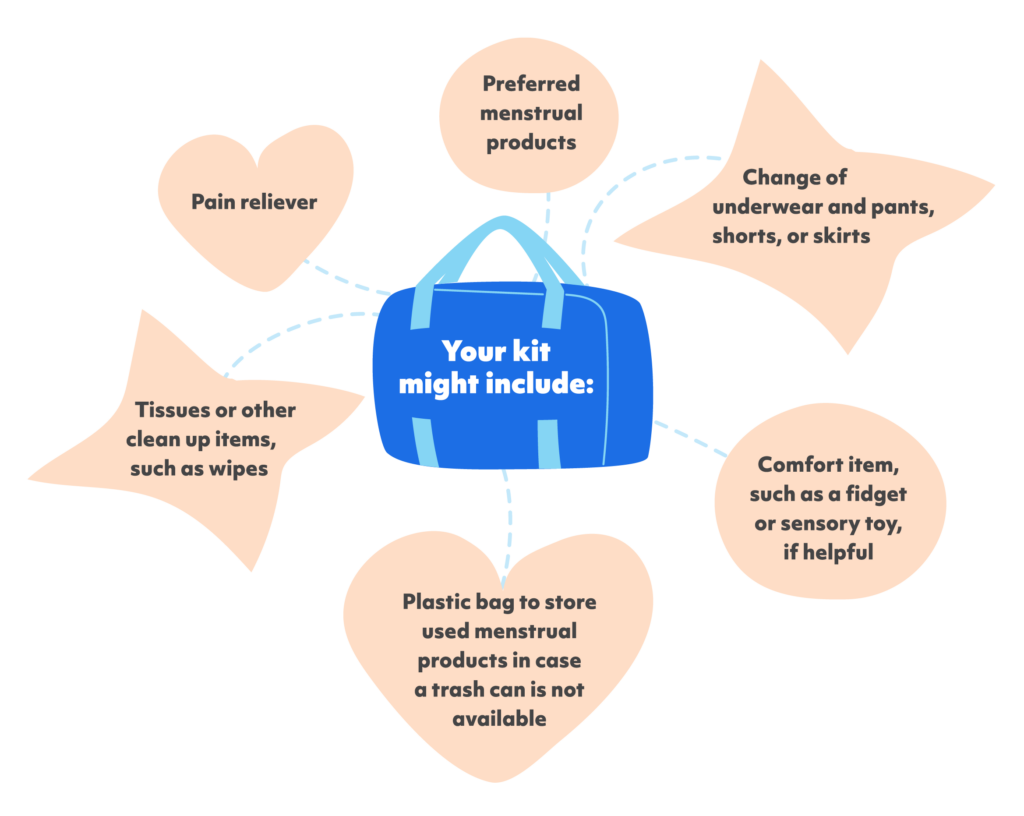
7. Constituez un kit menstruel
Il s’agit d’une ressource précieuse pour les situations d’urgence survenant en cours de route, afin de s’assurer que vous êtes bien préparé.
Votre kit peut comprendre
- Produits menstruels préférés
- Changement de sous-vêtements et de pantalons, de shorts ou de jupes
- Soulagement de la douleur
- Un objet de confort, tel qu’un jouet sensoriel, si cela est utile.
- Mouchoirs en papier ou autres articles de nettoyage, tels que des lingettes.
- Sac en plastique pour stocker les produits menstruels usagés au cas où il n’y aurait pas de poubelle.
8. Cabinet du médecin – Première visite après les premières règles
La première visite médicale de votre enfant après l’apparition de ses premières règles est le moment idéal pour lui faire part de vos inquiétudes concernant son cycle, sa santé sexuelle et son bien-être général. Si votre enfant a 18 ans ou plus, ou s’il gère lui-même ses soins de santé, envisagez de lui donner le temps de parler seul à seul avec le médecin. Cela peut l’aider à acquérir de l’autonomie et à développer une relation de confiance avec son médecin.
Voici quelques sujets qui pourraient être abordés lors de la visite de votre enfant chez le médecin après l’apparition de ses premières règles :
- Régularité du cycle menstruel
- Volume d’écoulement
- Douleurs menstruelles
- Changements de comportement et d’humeur
- Évaluation des connaissances en matière de sexualité
- Intérêt pour l’activité sexuelle
- Éducation à la sécurité relationnelle
- Bien-être global (Quint et al., 2016)

9. Consulter un spécialiste pour la contraception hormonale – Examens pelviens
Vous craignez peut-être qu’un examen pelvien soit nécessaire pour obtenir une prescription de contraception. Dans la plupart des cas, en particulier pour les personnes de moins de 21 ans, un examen pelvien n’est pas nécessaire pour prescrire une contraception hormonale, sauf en cas de symptômes ou d’inquiétudes spécifiques que le prestataire souhaite examiner. Vous pouvez poser des questions à ce sujet lors de la prise de rendez-vous. Si le prestataire suggère un examen pelvien, il n’y a pas de mal à demander pourquoi et à faire part de vos inquiétudes. Soyez ouvert aux besoins de votre enfant, en particulier si des aménagements peuvent l’aider à se sentir plus à l’aise. Si un examen pelvien est nécessaire, vous pouvez :
- Expliquez la procédure à votre enfant à l’avance et encouragez-le à poser des questions.
- Demandez au médecin de parler à votre enfant de la procédure, si cela s’avère utile.
- Apportez des outils de distraction ou des objets de confort, tels qu’un appareil qui diffuse leur émission de télévision préférée ou un tournevis.
Il est également important de savoir que til existe de nombreuses options de contraception hormonaleIl existe de nombreuses formes de traitement, et toutes n’impliquent pas la prise d’une pilule tous les jours. En fonction des préférences, des capacités et des besoins médicaux de votre enfant, votre médecin pourra discuter avec lui :
- Patch – Porté sur la peau et changé chaque semaine
- Injection – Tous les 3 mois
- Anneau vaginal – Insertion mensuelle ; peut nécessiter l’aide d’un soignant en fonction du confort ou des capacités motrices.
- DIU hormonal – Inséré par un prestataire et dure plusieurs années
- Implant – Une petite tige placée sous la peau du bras, qui dure plusieurs années.
En discutant de ces choix avec un prestataire compétent, vous pourrez déterminer ce qui convient le mieux à votre enfant. N’oubliez pas que votre voix en tant que soignant est importante dans cette conversation, mais que le confort et les préférences de votre enfant sont également essentiels.
10. Surveillez les carences en vitamines et en minéraux
Notre comité consultatif communautaire a relevé plusieurs anecdotes concernant des changements de comportement liés aux carences en vitamines et en minéraux associées à la menstruation. Un exemple est le développement du pica, un trouble de l’alimentation dans lequel une personne avale compulsivement des objets non alimentaires. Le fer, parfois désigné par l’abréviation Fe, est un minéral essentiel à surveiller. Demandez au médecin de votre enfant de vérifier son taux de fer et de le compléter si nécessaire. Les symptômes de l’anémie ferriprive sont les suivants
- Fatigue inhabituelle ou manque d’énergie
- Rythme cardiaque rapide
- Essoufflement ou douleur thoracique
- Besoin de glace ou d’argile, ce qui est un signe de pica
- Ongles cassants
- Perte de cheveux (American Society of Hematology, n.d.)
Veuillez noter que certains de ces symptômes peuvent être causés par des médicaments existants. L’apparition de nouveaux symptômes est un bon moyen d’identifier la nécessité de tester les taux de fer, ainsi que les taux d’autres vitamines et minéraux.
Conclusions
La menstruation est un moment important dans la vie de votre enfant et peut être une transition effrayante pour vous et votre enfant. Heureusement, il existe plusieurs façons de vous préparer et de préparer votre enfant à traverser cette période avec succès.
Une éducation précoce, fréquente et franche vous permet de devenir une source d’information fiable. Entamer des conversations bien avant la menstruation permet de vous préparer, vous et votre enfant, et de lui donner le temps d’assimiler les informations et de poser des questions. Si vous n’avez pas de réponse, n’hésitez pas à faire appel à d’autres membres de votre communauté. Qu’il s’agisse d’autres parents, du médecin de votre enfant, de thérapeutes ou d’enseignants, le fait de vous appuyer sur votre communauté vous permettra, à vous et à votre enfant, d’obtenir les informations et le soutien les plus complets possibles.
Il est important de suivre le cycle de votre enfant, en particulier au cours des premiers mois. Il peut s’agir de noter tout changement d’humeur ou de comportement, l’activité des crises ou tout autre changement que vous pourriez remarquer. Si votre enfant en est capable, encouragez-le à participer à ce processus, afin qu’il puisse faire des associations entre son cycle et les changements qu’il subit. L’utilisation d’une application ou d’un calendrier physique est un bon moyen d’intégrer un élément visuel. Faites toujours part à votre médecin de vos inquiétudes ou de celles de votre enfant, en particulier en ce qui concerne les douleurs inhabituelles ou anormales.
 Enfin, ne craignez pas les essais et les erreurs. Vous ne pouvez pas toujours prévoir ce qui fonctionnera le mieux pour votre enfant. Qu’il s’agisse de produits menstruels, de nouvelles stratégies d’adaptation ou de méthodes hormonales de contrôle des naissances, il n’y a pas de bonne réponse. Ce parcours est très individuel et doit toujours être centré sur les besoins et la santé de votre enfant. N’oubliez pas que vous êtes le meilleur défenseur de votre enfant et que le fait de vous appuyer sur votre système de soutien et le leur vous aidera tous les deux à traverser ce processus avec succès.
Enfin, ne craignez pas les essais et les erreurs. Vous ne pouvez pas toujours prévoir ce qui fonctionnera le mieux pour votre enfant. Qu’il s’agisse de produits menstruels, de nouvelles stratégies d’adaptation ou de méthodes hormonales de contrôle des naissances, il n’y a pas de bonne réponse. Ce parcours est très individuel et doit toujours être centré sur les besoins et la santé de votre enfant. N’oubliez pas que vous êtes le meilleur défenseur de votre enfant et que le fait de vous appuyer sur votre système de soutien et le leur vous aidera tous les deux à traverser ce processus avec succès.
Nous espérons que cette ressource vous sera utile. Vous trouverez ci-dessous des annexes contenant des ressources supplémentaires.
Nous vous invitons à nous faire part de vos commentaires sur cette ressource et serions ravis de savoir si vous aimeriez y trouver d’autres informations, y compris celles que vous avez trouvées particulièrement utiles. Veuillez répondre à cette enquête!
Remerciements
Pour créer cette ressource, l’équipe de Simons Searchlight a élaboré un cadre basé sur des recherches approfondies afin d’identifier les lacunes et de classer les informations par ordre de priorité. Nous remercions Amanda Jacobs, docteur en médecine, chef du service de médecine de l’adolescence à l’hôpital pour enfants de Boston, Cora Taylor, docteur en philosophie, cochercheuse principale de Simons Searchlight et psychologue clinicienne au Geisinger Autism & Developmental Medicine Institute. Elles ont toutes deux été interviewées pour ce guide. Nous remercions également Keely Lundy, candidate au doctorat et chercheuse financée par le SFARI à l’université du Nouveau-Mexique, qui nous a consultés pour ce guide. Nous remercions Wendy Chung, docteur en médecine, chef du service de pédiatrie de l’hôpital pour enfants de Boston et co-chercheur principal de Simons Searchlight pour la révision de cette ressource. Enfin, nous remercions chaleureusement les membres de notre comité consultatif communautaire, April Canter, Alida James-Fenner, Christie Abercrombie, Alexandra Lee, Cheryl Richt, Rebecca Dolan, Amy Fields, Delf, Genesis Romo-Raudry et Stacy Hanna, pour leur aide et leur soutien dans l’élaboration de cette ressource et pour avoir été la voix de notre communauté.
Les membres de l’équipe Simons Searchlight, Alisha Sarakki, Gabrielle Burkholz, Jennifer Tjernagel, Erica Jones, Astrid Rasmussen, Emily Palen, Matt Armstrong et Juanita Florez-Bedoya, ont joué un rôle déterminant dans l’élaboration et la conservation de cette ressource. Nous remercions également Theresa Singleton et Daniel Alexander pour leur révision et leur conception de ce guide.
Ressources complémentaires
Annexe A : Cliniques de santé féminine axées sur le handicap aux États-Unis
Massachusetts
Pennsylvanie
Michigan
New York (en anglais)
- NYU Langone Health Initiative for Women with Disabilities (Initiative de santé NYU Langone pour les femmes handicapées)
- Rochester Regional Health Gynecology Care Center for Women with Disabilities (Centre de soins gynécologiques pour les femmes handicapées)
Annexe B : Ressources complémentaires sur les menstruations
- Forums en ligne
- Les fils de discussion de Reddit fournissent des informations anecdotiques provenant de personnes se trouvant dans des situations similaires.
- Le guide des règles pour les autistes
Citations
- Allen, B. et Miller, K. (2019, 4 juin). Le développement physique des filles : A quoi s’attendre pendant la puberté. HealthyChildren.org (en anglais). https://www.healthychildren.org/English/ages-stages/gradeschool/puberty/Pages/Physical-Development-Girls-What-to-Expect.aspx#:~
- Collège américain d’obstétrique et de gynécologie. (2015). La menstruation chez les filles et les adolescentes : Utiliser le cycle menstruel comme un signe vital. Avis du comité n° 651. Obstétrique et gynécologie, 126(6), e143-e146. https://www.acog.org/clinical/clinical-guidance/committee-opinion/articles/2015/12/menstruation-in-girls-and-adolescents-using-the-menstrual-cycle-as-a-vital-sign
- Société américaine d’hématologie. (n.d.). L’anémie ferriprive. https://www.hematology.org/education/patients/anemia/iron-deficiency
- Développement du sein. (n.d.). Dans l’Encyclopédie de la santé des enfants. http://www.healthofchildren.com/B/Breast-Development.html
- Cèdre du Sinaï. (n.d.). Epilepsie cataméniale. https://www.cedars-sinai.org/health-library/diseases-and-conditions/c/catamenial-epilepsy.html
- Clay, R. A. (2023, 31 juillet). Syndrome prémenstruel (SPM) ou trouble dysphorique prémenstruel (TDP) : quelle est la différence ? American Psychological Association (Association américaine de psychologie). https://www.apa.org/topics/women-girls/pms-vs-pmdd
- Clinique de Cleveland. (2024, 26 août). Puberté : Tanner Stages for Boys and Girls. https://my.clevelandclinic.org/health/body/puberty
- Cucci, D. (2024, 15 mai). Comprendre la synchronisation des cycles. NewYork-Presbyterian. https://healthmatters.nyp.org/cycle-syncing-how-to-understand-your-menstrual-cycle-to-reduce-period-symptoms/
- Fondation américaine pour l’épilepsie. (2019). My Seizure Calendar. https://www.epilepsy.com/sites/default/files/atoms/files/720MSC_MySeizureCalendar_05-2019.pdf
- Halbreich, U., Borenstein, J., Pearlstein, T. et Kahn, L. S. (2003). The Prevalence, Impairment, impact, and burden of Premenstrual Dysphoric Disorder (PMS/PMDD) (Prévalence, déficience, impact et fardeau du trouble dysphorique prémenstruel). Psychoneuroendocrinology, 28(Suppl : 3), 1-23. https://doi.org/10.1016/s0306-4530(03)00098-2
- Comment acheter des produits périodiques avec votre assurance HSA/FSA. (2021, 28 juillet). Le nirvana des règles. https://shop.periodnirvana.com/blogs/period-shop-blog/how-to-buy-period-products-with-your-hsa-fsa
- Ignite Healthwise, LLC Staff. (2024, 30 avril). Female Reproductive System. New-York Presbyterian. https://content.healthwise.net/resources/14.5/en-us/media/medical/hw/h9991281_001.jpg
- Johns Hopkins Medicine. (n.d.). Trouble dysphorique prémenstruel (TDPM ). https://www.hopkinsmedicine.org/health/conditions-and-diseases/premenstrual-dysphoric-disorder-pmdd
- Kaunitz, A. M. (2024). Éducation des patients : Méthodes hormonales de contrôle des naissances (Au-delà de l’essentiel). UpToDate. https://www.uptodate.com/contents/hormonal-methods-of-birth-control-beyond-the-basics
- Lundy, K. M., Fischer, A. J., Illapperuma-Wood, C. R. et Schultz, B. (2024). Understanding autistic youths’ menstrual product preferences and caregivers’ product choices. Autism, 29(2), 447-461. https://doi.org/10.1177/13623613241275280
- Maguire, M. J. et Nevitt, S. J. (2019). Traitements des crises dans l’épilepsie cataméniale (liée aux menstruations). Base de données Cochrane des revues systématiques, 10. https://doi.org/10.1002/14651858.cd013225.pub2
- Clinique Mayo. (2019, 19 janvier). Le trouble dysphorique prémenstruel : différent du syndrome prémenstruel ? https://www.mayoclinic.org/diseases-conditions/premenstrual-syndrome/expert-answers/pmdd/faq-20058315
- Clinique Mayo. (2022, 25 février). Syndrome prémenstruel (SPM ). https://www.mayoclinic.org/diseases-conditions/premenstrual-syndrome/symptoms-causes/syc-20376780
- Chronologie du cycle menstruel. (n.d.). Centre de fertilité et de fécondation in vitro de l’université de Loma Linda. https://media.lomalindafertility.com/Ovulation-menstruation-chart-768×639.jpg
- Miura, T. et Hashimoto, S. (2023). Effects of Sub-Threshold Neurodevelopmental Traits on the Adjustment of Female Students to High School : A Study Focused on Premenstrual Dysphoric Mood. Journal of Developmental Disabilities Research No. 1, 61-71. https://www.jasdd.org/JDDR/PDF/JDDR01_P03.pdf
- Quint, E. H., O’Brien, R. F., Braverman, P. K., Adelman, W. P., Alderman, E. M., Breuner, C. C., Levine, D. A., Marcell, A. V., & O’Brien, R. F. (2016). Menstrual management for adolescents with disabilities. PEDIATRICS, 138(1). https://doi.org/10.1542/peds.2016-0295
- Hôpital pour enfants de Seattle. (2025, 25 janvier). Breast Symptoms-Child. https://www.seattlechildrens.org/conditions/a-z/breast-symptoms-child/
- Sreenivas, S. (2025, 28 avril). Qu’est-ce qu’un sous-vêtement hygiénique ? WebMD. https://www.webmd.com/women/period-underwear
- Steward, R. (2018, 18 septembre). Les personnes autistes et la menstruation. National Autistic Society. https://www.autism.org.uk/advice-and-guidance/professional-practice/menstruation#:~:text=Being%20autistic%20of%20course%20can,using%20sanitary%20towels%2Ftampons
- Taylor, C. (2022, 31 août). Préparation à la puberté chez les enfants autistes [Vidéo]. SPARK. https://sparkforautism.org/discover_article/webinar-puberty-autism/
- Tracy, J., Grover, S. et Macgibbon, S. (2016). Menstrual issues for women with intellectual disability (Problèmes menstruels pour les femmes ayant une déficience intellectuelle). Australian Prescriber, 39(2), 54-57. https://doi.org/10.18773/austprescr.2016.024
- Bureau de la santé des femmes. (2025). Syndrome prémenstruel (SPM ). https://womenshealth.gov/menstrual-cycle/premenstrual-syndrome
- Centre Kennedy de Vanderbilt. (2021). Des corps sains pour les filles : Guide des parents sur la puberté des filles handicapées. Dans Healthy Bodies Toolkit (pp. 3-3). https://vkc.vumc.org/healthybodies/files/HealthyBodies-Girls-web.pdf
